女性尅星
子宮肌瘤
及其嶄新手術
子宮肌瘤是由子宮肌肉形成的腫瘤,亦稱為纖維瘤。根據統計每10位女性,就有3位患上子宮肌瘤,其可怕之處,是大部分個案在不動聲色、沒有病徵的情況下出現;只有部分婦女可從經月過多、經痛甚至因肌瘤在子宮內「發育」,壓著膀胱或尿道,令排尿出現問題才知道事態嚴重。雖然子宮肌瘤99.9%是良性,但近年來,似乎發現子宮肌瘤的個案不斷上升,且更有年輕化的趨勢。一旦子宮肌瘤壓著宮腔的話,更有機會影響生育的問題。所以姊妹們,千萬不要忽視;如果想知道怎樣得救,就千萬不要錯過今期的專訪了。
子宮肌瘤的分類
子宮肌瘤的大小從微小肌瘤到巨大肌瘤不等,有單發肌瘤、多發肌瘤,生長部位可在肌層內(肌壁間),外突生長至漿膜層(漿膜下肌瘤),或者向內生長凸向宮腔(粘膜下)。肌瘤也可蒂狀生長脫垂到宮頸口(纖維瘤性息肉)。停經之後,還有未曾生育的女性,黑色人種的婦女,都是此症的高危一族。
高危人士包括:

子宮肌瘤的治療
治療方面,可分成三部分,即定期觀察、藥物治療和手術治療。對於那些肌瘤並不會太大,或是沒有明顯的臨床症狀,可以定期觀察,並不需要治療。子宮肌瘤受女性賀爾蒙的刺激而長大,隨著更年期的臨,女性賀爾蒙會續漸降低,肌瘤亦會慢慢萎縮,若停經前沒有任何臨床症狀的話,停經後便不大可能再被肌瘤所困擾了。
藥物治療方面,因肌瘤引起的出血或疼痛,一般皆可藉由藥物來控制,若症狀嚴重,一般治療效果欠佳。另外有一類「促性腺激素同型藥物」 (GnRHa),使用後可以降低血中女性賀爾蒙濃度,因此可以用來小肌瘤體積。但因價格昂貴,使用後可能出現類似停經症候群,長久使用亦會造成骨質流失,停藥後肌又 會再度長大,故只建議使用在特定需要的病人。
會再度長大,故只建議使用在特定需要的病人。
養和醫院微創婦科主任兼婦產科專科醫生阮邦武指出,子宮肌瘤一般受荷爾蒙影響,而且在40歲過後發大的機會比較高。若子宮肌瘤體積少於5cm,對日常生活並沒有構成任何影響,醫生未必建議病人做手術,不過,若因肌瘤而令子宮發大超過懷孕12週大小、肌瘤影響宮腔、妨礙受孕的可能或肌瘤生長迅速,便需要手術性治療。
考慮接受手術的因素
許多姊妹會問,什麼情況下需要接受手術呢?在解答這個問題前,醫生會考慮下列因素:
*子宮肌瘤的大小,例如在肚皮可觸摸到子宮肌瘤,情況就如懷孕已達12星期;
*子宮肌瘤的生長速度是否太快;
*有否出現症狀;
*是否想日後生BB;
*是否將近收經?因為收經後缺乏女性賀爾蒙,子宮肌瘤會自然縮小;
*會否太擔心會轉變為惡性肌瘤,即CANCER;
*絕經後的女士,子宮肌瘤沒有縮小反而繼續長大;
這些都是姊妹必須考慮的因素。
肌瘤剔除
Carrie在28歲當年,剛好結婚3年,正計劃生BB。後來覺得常有尿意,頻頻要上厠所,最初以為是冬天出汗少,且飲水多,才出現這種現象。幾個月後,在一次婦科檢查中,發現子宮有發大的跡象;在醫生詳情檢查下,原來患有子宮單發肌瘤,在醫生的建議及家人的鼓勵下,進行肌瘤剔除手術。手術非常成功,而Carrie更在一年後懷孕,現在兩母子都健健康康地生活…
阮醫生解釋,若婦女屬於年輕,且需要保存生育能力,只有子宮肌瘤不是太大,亦不是多發性的話,可考慮子宮肌瘤剔除手術。不過,阮醫生直言,子宮肌瘤剔除手術存有不少壞處,包括:
*手術較為複雜;
*非百分百舒緩經月過多的情況;
*肌瘤可能會復發,一般的復發率在3-5年及10年分別為15%及30%;
*術後子宮傷口粘連腸臟機會大,日後若需要進行其他手術,手術風險會較高;
*手術後,子宮壁的疤痕較為薄弱,可能令婦女在懷孕期內爆裂,大量出血,因而令孕婦或BB造成生命危險,發生率為0.5-1.0%。手術。不少人認為切除子宮,因為再沒有經期的問題,就以為等同收經,這個觀念並非正確。阮醫生指出,分泌女性賀爾蒙的器官是卵巢,並不是子宮,婦女切除子宮,只可代表體內沒有器官承受女性賀爾蒙的影響而行經,但並不是沒有賀爾蒙的存在。正如拆除了水龍頭,並非等如沒有水的供應一樣;因此,切除了子宮,並不等同收經。阮醫生補充,子宮切除手術不會影響腸部、膀胱及性生活、醫學文獻亦有記載,手術後的生活質素更見改善。
子宮切除 = 沒有生育能力和經期,但並非等同收經
子宮切除手術可分為兩大類:
子宮全切除術
將整個宮體及宮腔切除。手術後,病人不會再有經期,但好處是不用擔心子宮頸病變的出現。
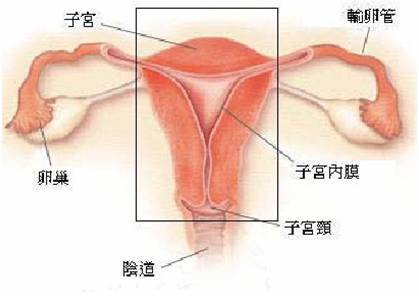
子宮次全切除術
即保留宮頸的宮體切除術。手術前,醫生必須確定子宮頸沒有出現病變。至於手術後,婦女亦必須進行子宮頸細胞檢查。
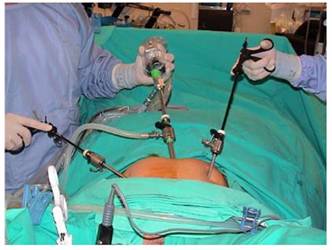
微創手術
微創手術可說是現代醫學上的一大創舉,醫生只需在腹部開三個小洞口,就可將子宮內的肌瘤剔走。微創手術雖然價錢較昂貴,但卻帶來不少好處,包括:
*切口少
*傷口併發症減少
*住院時間短
*康復快
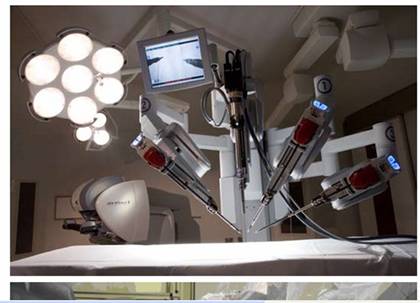
達文西機械臂
最近,養和醫院以2000萬,引入這項最新機械人微創手術系統。達文西機械臂不受一般微創手術的限制,就算面對醫生手震的問題也可解決,它以3D視像,令開腹手法更加清晰,醫生可進一步控制整個手術。阮醫生解說,達文西機械臂共有四隻手臂,以第一臂持鏡、第二及三臂做手術,以及第四臂方便轉臂,以配合手術中縫傷口等。對於一些較複雜的手術,第四臂更大派用場。
子宮動脈栓塞術/子宮肌瘤栓塞
這項手術最早在十九世紀70年代後期應用,主要由X光部醫生操刀,對產後出血較為常見。子宮動脈栓塞術在1995年開始應用在治療子宮肌瘤,現被認視為替代肌瘤剔除手術可保留生育功能的保守治療方法。由病人大腿血管引入一條導管到子宮,注入微粒將兩側子宮動脈堵塞,使子宮肌瘤得不到血液供應,因而令肌瘤萎縮甚至「餓死」,主要針對症狀控制,屬第二線治療,通常不想或不適合做手術的女士較適合做。
子宮動脈栓塞術對下列較為見效:
*改善經期情況70%-80%
*改善尿頻達80%-90%
*肌瘤萎縮體積40%-60%
不過,子宮動脈栓塞術仍然存在不少限制,若子宮肌瘤太大或子宮肌瘤接連子宮壁,動脈栓塞術並未能發揮作用。而且子宮動脈栓塞術或會增加日後懷孕風險,例如:
*胎位不正常
*早產
*產後出血
*胎盤異常地黏附於子宮壁 (植入性胎盤)
磁力共振導向聚焦超聲波
聚焦超聲波是子宮肌瘤治療的嶄新發展。在磁力共振引導下確定肌瘤位置,並利用高頻聚焦超聲波擊毀肌瘤。聚焦超聲波手術沒有傷口或針口,不需要全身麻醉或住院治療,大大降低了恢復時間和治療的風
險,而且七成婦女可得到症狀舒緩。病人只需朝下躺在一張特別的床上讓腹部放進一個碗形的小坑裡,在床的下面有一個超聲波機器產生超聲波破壞肌瘤組織。不過,這項手術適合較為細小的肌瘤。與切除
手術相比,聚焦超聲波手術的成功率相對地較低。
後記:
生活在香港的女性,可算是相當幸福,相比其他大部分的國家或城市,香港的姊妹除了財多地位過之外,就算不幸患上女性疾病,也有較多種類的手術以供選擇。不過,在選擇手術的類型前,除考慮預算及後果,謹記同時考慮醫生的技巧,因為手術技巧亦可影響深遠。
小貼士
子宮是上天給予女性獨有的器官之一,所以姊妹們必須好好保存。特區政府也有宣傳:「年年驗身,令妳放心」,尤其有性生活的女士,應每年進行婦科檢查,並作宮頸細胞檢查,看看子宮有否發大的問題。若發現有下列徵狀,更應從速求診,尋求專業的意見。
*經痛
*經血過多
*尿頻
*肚皮內的子宮有“聚”的感覺
子宮頸居女性癌次位
首創預防疫苗
香港面世
「報告顯示你的癌症已經到達第2期A (第2期 B大多數會進行放射療法),雖然仍屬早期。作為您的主診醫生,我建議您盡快進行切除手術。」醫生對Catherine這樣說。
「那麼,我是否會失去生育能力?」Catherine緊張地問。
「是。今次的手術會連子宮一併切除。不過,由於您尚年輕,您可以選擇保留卵巢。」醫生解釋。
聽罷醫生意見,Catherine整個人愣住了。
Catherine今年三十五歲,結婚還未到三年。自十八歲開始,她一直過著花天酒地的日子,男伴多不勝數。不過,自從她認識現任丈夫(阿康)後,本以為可修心養性組織小家庭,並正計劃生兒育女。怎料,最近覺得身體不適,在丈夫多番鼓勵下,在半推半就下進行第一次身體檢查。醫生建議她進行柏氏抹片檢查,發現她患上子宮頸癌。
Catherine非常後悔,後悔年輕時,從來不曾為自己健康打算,沒有正常的生活規律,更不用說身體檢查。她常常自責,若早些接受柏氏抹片檢查,早些發現子宮頸皮層的不正常細胞,她很大機會不需弄到如斯地步。
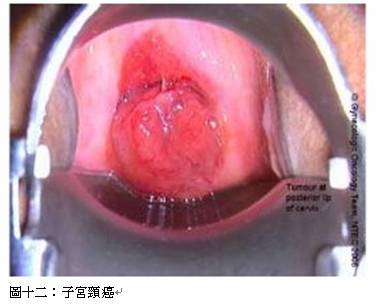
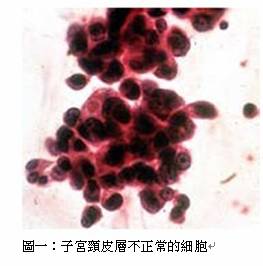 子宮頸癌居女性癌症次位
子宮頸癌居女性癌症次位
仁安醫院婦科腫瘤科主任盧永傑醫生表示,雖然在多種女性癌症當中,子宮頸癌居第二位;不過,子宮頸癌的可幸之處是,癌細胞成形需要一段頗長的時間,在癌細胞形成前,往往只是不正常的細胞。這些早期生長在子宮頸皮層的不正常細胞並非癌細胞。若女性在這段時期發現的話,治療後痊癒率幾乎是100%。這種不正常的細胞,被稱為子宮頸內上皮瘤 (CervicalIntraepithelial Neoplasia,簡稱CIN),嚴重的亦稱為癌前期。
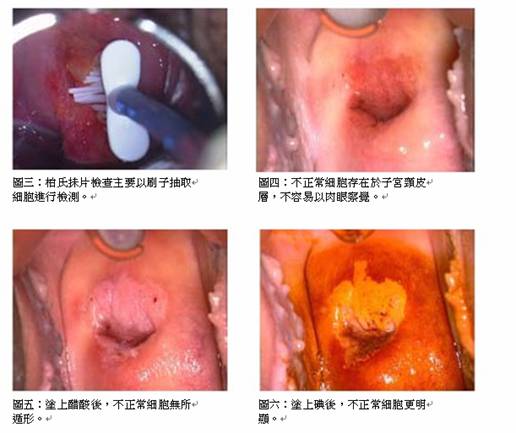
柏氏抹片檢查 (Pap Test)
盧醫生續說,透過柏氏抹片檢查,醫生可以偵破出子宮頸皮層不正常細胞的出現,及早對症下藥。不過,由於柏氏抹片檢查的準繩度只有七成,女性必須每年驗身,將第一次探測不出的不正常細胞,在第二年,甚至第三年發掘出來。由於不正常細胞轉化為癌細胞需時頗長,子宮頸癌往往需要十年八載才會發展成形。故此,只要「年年驗身」,才真正可「令您放心」!
雖然柏氏抹片檢查可有效檢查出子宮頸內不正常細胞的出現,但一些落後國家到現在都沒有機會享用過這項檢查。至於香港,以往主要由家計會呼籲女性做這項檢查,直到2004年3月,政府才開始推動驗身計劃。根據統計,全港應有200多萬適齡女性每年做柏氏抹片檢查;可惜數字顯示,直到2006年12月為止,只有25萬女性乖乖地進行檢查,但當中包含了不少一生人只有檢查過一次罷了。
為了保存子宮,保留生育能力。Catherine走訪了不少醫生。不過,結果都是一樣。她最初覺得自己對丈夫不起,情緒一直低落。後來,得到丈夫的諒解及支持,終於變得積極起來,勇敢接受手術,對抗癌魔。
HPV DNA測試在美國盛行
在美國,除柏氏抹片檢查外,人類乳頭瘤狀病毒脫氧核糖核酸(HPVDNA)測試亦相當普遍。HPV DNA測試只需以棉花捧在子宮頸位置抽出小量組織,加以測試,就可得知結果。柏氏抹片檢查配合HPV DNA測試,準繩度更可提高致九成。若出現陰性反應,就代表沒有感染致癌病毒;相反,若測試結果屬陽性,就必須跟進,或作出治療。美國女性檢查子宮頸的計劃:
30歲前:柏氏抹片檢查
30歲後:柏氏抹片檢查 + HPV DNA測試
由於年紀越輕,感染HPV的機會越高;所以只有30歲後的女性才需要進行兩項檢查。
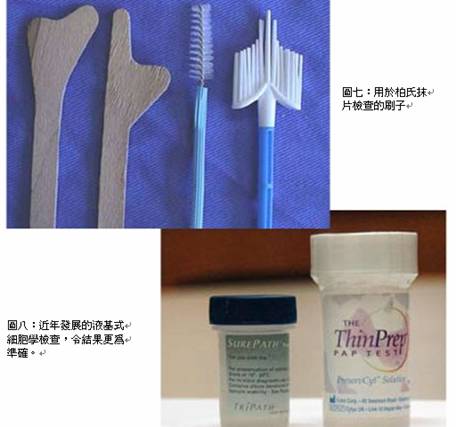
陰道鏡檢查 (Colposcopy)
經柏氏抹片檢查後,若測出子宮頸有不正常的細胞,陰道鏡檢查可針對細胞作進一步檢查。醫生會用擴張器保持陰道張開,並將藥水塗在子宮頸上,不正常細胞就會無所遁形。有需要時,醫生會從子宮頸抽取一些細胞作活組織檢驗。
子宮頸癌的治療
盧醫生解釋,當發現子宮頸內存在不正常細胞,醫生選用的手術主要是破壞這些細胞;有時,醫生會選擇冷凍治療,以低溫度二氧化碳破壞細胞,令壞死細胞脫落。另一類方法是電環切除,以幼細的金屬線通電後將皮層不正常細胞切除。然而,決定治療的方法因個案而異,如果不正常細胞只出現在表皮,醫生只需將該部分切除便可;相反,若屬癌細胞,醫生會先分別癌症所屬期數及範圍。若屬於早期,以手術形式治療,成功率可高達九成。然而,這項大手術亦帶來不少副作用,包括:
1. 失去生育能力;
2. 若切除卵巢,患者會提早收經,並失去女性荷爾蒙;
3. 面對手術的風險,包括流血、麻醉的危險性;
4. 影響膀胱、輸尿管及腸臟功能。
此外,若有擴散的跡象,醫生還會以放射治療 (簡稱電療)
作治療。放射治療能有效地將癌細胞殺死,但在過程中,腸臟或膀胱則同步受高能量輻射影響,15%接受放射治療的患者大小便出血,造成另一個問題。
決定治療類型的因素
決定以手術形式,或是放射治療的因素,主要考慮年紀及癌症所屬期數,一般而言,長者會以放射治療為主;年輕則以手術為主。如果癌症已到達第2期B,醫生會先考慮放射治療,治療不了,才選擇切除手術。
Catherine的手術尚算成功,癌細胞沒有進一步擴散的跡象。聽取醫生的意見後,她亦決定為日後的生活保留卵巢。
 保留卵巢的考慮因素
保留卵巢的考慮因素
若患者需要切除子宮,在什麼情況下可以保留卵巢呢?盧醫生表示,主要是考慮患者的年齡及擴散的機會。若患者年過50,接近收經期,為免「夜長夢多」,醫生會建議患者放棄卵巢。若患者尚算年輕,雖然失去生育能力,但保留卵巢仍令患者有較好的新陳代謝、皮膚、骨質及心臟功能。不過,醫生亦視乎子宮頸癌的形態,85%屬鱗狀癌細胞,而15%屬腺狀癌細胞。腺狀癌細胞有較高機會擴散至卵巢,因此,醫生會建議患者切除卵巢。
荷爾蒙補充劑
根據研究顯示,荷爾蒙有機會帶來其他女性疾病,例如提高患乳癌的機會。因此,在決定處方荷爾蒙補
充劑前,醫生會小心平衡其帶來的得失。如非必要,醫生或不會鼓勵患者選服荷爾蒙補充劑。
預防方法
要預防子宮頸癌,女士必須從多方面著手。
1. 將初次性行為的歲數推遲
2. 使用避孕套
3. 減少性伴侶數目
4. 若已經有性行為,必須定期進行柏氏抹片檢查
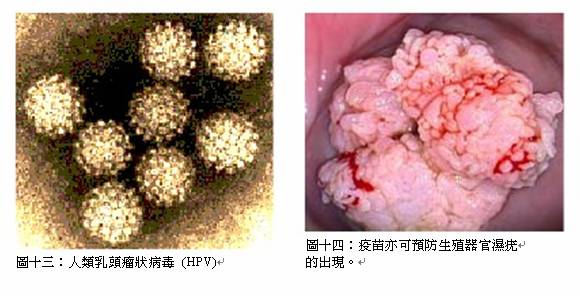
盧醫生補充,注射人類乳頭瘤狀病毒(HPV)疫苗是預防子宮頸癌的主要方法之一。


子宮頸癌與HPV病毒的關係
一項由22個國家,共1,000人參與的世界性醫學研究證實,子宮頸癌與HPV病毒有莫大關係。根據研究報告,因HPV病毒而導致子宮頸癌的機會高達99.7%。盧醫生解釋,病毒內DNA是產生疾病的源頭,而疫苗主要將病毒的外殼注射到體內,一旦體內發現病毒,體內會從記憶體產生抗體,打敗病毒。其實,早於90年代,已有大型機構研制疫苗,近年疫苗對預防病毒的臨床研究終告成功。在2006年6月,美國食品及藥物管理局 (FDA) 已通過有關疫苗,且有57個國家正式應用。至於香港,自2006年10月起,多間私家診所開始提供。
HPV疫苗小百科
幾歲可以接受疫苗?
為得到最好的效果,女性可於11-12歲接受疫苗。根據多個國家的研究報告,女性在16-26歲對疫苗產生良好的效果;而9-15歲的少女抗體則更高。至於26歲後的女性,雖然仍未有正式的報告發表,但相信注射效果應不錯,然而年紀較長的女性,抗體及得益情況或許有別,所以最好先與醫生相討。不過,肯定的是,疫苗必須於病毒在體內出現前注射,方可生效。換句話說,最好在第一次性接觸前注射疫苗。
HPV疫苗要注射多少針?
3針。
注射的時間表又怎麼樣?
注射在半年內完成,第2針在第一針的2個月後注射,而第3針則在第1針的6個月後注射。例如:第1針是1月份注射,第2及3針的注射時間分別是3月和7月。
那麼,注射的位置呢?
主要在肩膀肌肉內注射。
那些人不宜注射疫苗?
由於注射後,疫苗內的融液會刺激身體而產生抗體;因此,女性曾經對疫苗或融液有過敏反應,最好先與醫生商討是否適合接受疫苗。
注射疫苗後,會有副作用嗎?
一般來說,注射後不會有嚴重的副作用。有些人會出現發燒或紅腫的現象,不過只屬有限度及短暫性,不必過份擔心。
後記:
許多女士表示,婦科檢查較其他檢查來得討厭,尤其是柏氏抹片檢查,又尷尬,又令人產生不適感覺,因此非常抗拒。不過,如果細心回想,若每年只有數分鐘的尷尬,卻換來全年安心,可算得上值得。一旦不幸出現不正常情況,數分鐘的不適感覺,換來極高的治癒率,更可算是非常值得呢!
經過今次手術後,Catherine的人生觀改變了不少。在工餘時,除了享受與丈夫二人世界外,她也加入義工團體,推動健康訊息,呼籲其他女士進行身體檢查。因為她不希望自己不愉快經驗,在其他女士身上再發生。